Do It Yourself Ultraschall-Simulation

Was kann und muss Simulation in der Ultraschall-Ausbildung leisten?
Simulation an sich kann einerseits unter Supervision stattfinden, beispielsweise mit einer bestimmten Aufgabenstellung, oder in einem Fallszenario. Andererseits kann sie auch zum selbständigen Lernen beitragen, zum Beispiel in einer freien Übungszeit.
Für Ultraschallsimulation speziell gilt es, den Kontext genau zu betrachten: Konventioneller Ultraschall und die Ausbildung darin bringen andere Erfordernisse mit sich, als Point Of Care Ultraschall. Gemein ist beiden, dass es sich um untersucherabhängige bildgebende Verfahren handelt, der legitime Anspruch an Qualität und Zuverlässigkeit, und an eine strukturierte Ausbildung. So weit, so klar. Während beim konventionellen Ultraschall aber eine spezialisierte, detailgenaue, tiefgehende, organbezogene Betrachtung im Vordergrund steht, geht es beim Point Of Care Ultraschall meist zeitkritisch um einfache, sogar binäre Fragestellungen in einer Akutsituation.
Dementsprechend unterscheiden sich auch die Herangehensweisen und die Schwerpunkte im Training. Zur Bildakquise und Bildinterpretation rückt beim Point Of Care Ultraschall die Einbindung der Untersuchung in den Gesamtablauf der klinischen Versorgung viel stärker in den Vordergrund.
- Preisgünstige Anschaffung
- Robust, kein Verschleiß
- Einfache technische Handhabung
- Haptisches Erleben vor rein bildschirmbasiertem Üben
- Niederschwellig zugänglich für Selbststudium
- Darstellung verschiedener Normalbefunde
- Darstellung pathologischer Befunde
- Anwendbarkeit an Phantomen oder Probanden
- Anpassungsfähigkeit, Einfügen eigener Befunde möglich
Aus didaktischer Sicht ist außerdem eine begleitende dreidimensionale Grafik beziehungsweise Animation eine große Hilfe für das anatomische Verständnis der zweidimensionalen Schnittbilddarstellung.
Wie sind die technischen Voraussetzungen?
Kommerziell erhältliche Simulationssysteme erreichen vieles davon. Der wichtigste limitierende Faktor für ihren breiten Einsatz sind aber die Anschaffungskosten. Zudem ist nicht jedes dieser Systeme in ein klinisches Simulationskonzept integriert, also zum Beispiel in Reanimationsphantome eingebaut oder zur Simulation pathologischer Befunde an eigentlich gesunden Probanden in Fallszenarien anwendbar. Vielmehr beschränken sie sich auf die reine Bilderzeugung.
Für das Erlernen von Point Of Care Ultraschall ist eine souveräne Bilderzeugung natürlich eine notwendige Voraussetzung: die Schallkopfhaltung, Schnittführung, Bildmanipulation, das
dreidimensionale Verständnis der Anatomie und Topographie zum Beispiel beim Herzultraschall. Das kann an den ausgefeilten Simulationsgeräten sehr gut trainiert werden.
Die "Choreography Of Resuscitation"
Ein ebenso wichtiges Lernziel ist bei dieser Methode aber das Einbinden in die “Choreography of Resuscitation”, wie Paul Olszynski, Mit-Erfinder des "Emergency Department Ultrasound Simulator 2", EDUS2, es nennt.
Am Beispiel einer kardiopulmonalen Reanimation nach dem universellen ALS-Algorithmus des European Resuscitation Council mit erweiterten Maßnahmen sei dies näher erläutert.
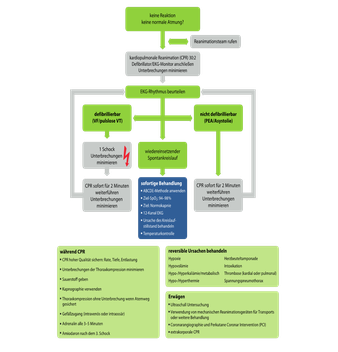
Fallszenario
Ein 57-jähriger Patient ist im Wartezimmer einer pneumologischen Praxis kollabiert, Ersthelfermaßnahmen wurden durch das Praxisteam unmittelbar eingeleitet. Die ersten drei Defibrillationen mit AED sind nicht erfolgreich. Bei Eintreffen des Rettungsdienstes werden die thorakalen Kompressionen konsequent fortgeführt und sofort ein EKG abgeleitet, das ein Kammerflimmern zeigt. Ein Zugang wird gelegt, die Beatmung gelingt mit Larynxtubus suffizient. Nach der Verabreichung von Adrenalin und Amiodaron stellt sich mit dem vierten Schock ein bradykarder breitkomplexiger Ersatzrhythmus ein, allerdings ohne tastbaren Puls oder andere Zeichen eines funktionierenden Kreislaufs, also eine Pulslose Elektrische Aktivität, PEA. Die Kapnographie zeigt unter den Thoraxkompressionen einen endexspiratorisch Wert von 14 mmHg.
Der später eintreffende Notarzt erfragt den Stand der Maßnahmen und die Anamnese des Patienten. Er sei vom Hausarzt wegen eines protrahierten Hustens zur pneumologischen Abklärung zugewiesen worden. Aus der Überweisung und dem Fragebogen geht ansonsten nur ein chronischer Nikotinkonsum hervor.
Nun fragt der Notarzt den fachärztlichen Kollegen, ob ein Ultraschallgerät in der Praxis verfügbar und zum Patienten transportabel sei. Das Gerät im Laptop-Format mit Konvexschallkopf, sonst vom Pneumologen für pleuralen Ultraschall genutzt, wird sofort zum Patienten gebracht. Gemäß FEEL-Algorithmus wird der Schallkopf unter laufender CPR subxiphoidal positioniert. Nach der aktuellen zweiminütigen Sequenz, in der Pause für die Lebenszeichenkontrolle, kann das Herz dargestellt werden. Es werden 10 Sekunden zurückgezählt, um die CPR nur so kurz wie möglich zu unterbrechen. Ein drei Sekunden langes aussagekräftiges Video des Befundes wird gespeichert und die Sonografie nach 7 Sekunden beendet, die CPR fortgesetzt. Währenddessen befundet der Notarzt das gespeicherte Video.
Das Ergebnis ist ein akutes Cor pulmonale, mit einem auffällig dilatierten rechten Ventrikel. Passend zum bradykarden Ersatzrhythmus im EKG sind Herzaktionen zu sehen, die jedoch offensichtlich keinen suffizienten Kreislauf produzieren - es handelt sich also um eine Pseudo-PEA. Bei der Ganzkörperuntersuchung fällt ein leicht gerötetes rechtes Bein auf. Ein kurzer Blick mit dem Ultraschall zeigt eine tiefe Beinvenenthrombose im Oberschenkel rechts. Der Notarzt lässt mit der Verdachtsdiagnose Lungenembolie 10000 IE Heparin verabreichen und beginnt eine intravenöse Lysetherapie. Die Notfallsonografie des Herzens wird in zweiminütigen Abständen wiederholt. Da sich vor Ort weiterhin kein suffizienter Kreislauf etablieren lässt, fällt das Team die Entscheidung zum Transport unter Reanimation in das 7 Minuten Fahrzeit entfernte Klinikum.
Stellenwert der Sono-Simulation im Szenario
Diese Fallvignette könnte ein simuliertes in situ-Übungsszenario für das Team einer interdisziplinären Notaufnahme an einem städtischen Klinikum sein. Neben der üblichen Simulation am CPR-Skills-Phantom einschließlich EKG, Defibrillation, Atemwegssicherung, intravenösem Zugang und Medikamentengabe erlaubt das Phantom die Darstellung von Ultraschallvideos, wie der im Beispiel erhobenen subxiphoidalen fokussierten Echokardiografie, auf einem Laptop.
Dazu muss der Teamleader beziehungsweise Sonografeur im Szenario:
die Ultraschalluntersuchung und damit
das Gerät anfordern,
die Positionierung des Sono-Simulationslaptops wählen,
sich für ein Untersuchungsprotokoll wie zum Beispiel FEEL, eFAST, RUSH, ACES, SHOC entscheiden,
das Team über die geplante Untersuchung
einschließlich des zeitlichen Ablaufs
mit maximal 10-sekündlicher Pause informieren,
den Schallkopf korrekt subxiphoidal positionieren,
das getriggerte Video interpretieren
und die diagnostischen und therapeutischen Konsequenzen
im klinischen Kontext daraus ziehen.
Das verwendete Simulationskonzept ist in diesem Fall ein selbst gebauter Simulator aus Laptop, Simulationsschallkopf mit versteckter RFID-Antenne und münzförmigen RFID-Tags, die unter der Haut des Reanimationsphantoms positioniert sind. Wird der Schallkopf mit der Antenne zum Beispiel auf die rechte Flanke gehalten, wird durch den dortigen RFID-Tag ein Video mit dem Morison-Pouch und dem rechten Recessus costodiaphragmaticus auf dem Simulationslaptop ausgelöst. In subxiphoidaler Position wird das oben beschriebene Video vom Herzen mit dem akuten Rechtsherzversagen angetriggert. Hier werden also die Schlüsselbefunde angezeigt. Die Bilderzeugung und -optimierung, also Schallkopf- und Schnittführung, Bildtiefe und -helligkeit können hier nicht geübt werden. Das muss durch Übungen am Probanden an anderer Stelle erfolgen. Dafür können aber all die oben genannten Teilaufgaben mit diesem Low-Budget-High-Fidelity Simulator hervorragend eingeübt und damit die Sonografie differenziert in den Gesamtablauf der Reanimation integriert werden.
Zudem erlaubt der Simulator eine Anpassung an die lokalen Gegebenheiten, zum Beispiel das Einspeisen eigener Ultraschallbefunde. Neben Reanimationsphantomen können natürlich auch an sonst gesunden Probanden pathologische Befunde simuliert werden, indem die RFID-Tags an ihnen angebracht werden. Durch die einfache und kostengünstige Herstellbarkeit ist ein solches System niederschwellig und damit breit zugänglich. Sogar eine Ausleihe an Studierende für ein Üben in Gruppen zu Hause, etwa im Rahmen eines “flipped classroom”-Konzepts, wäre denkbar.
Diese Zugänglichkeit eröffnet neue Perspektiven für ganze Kursformate. Beispielsweise wird ein solches Low-Budget-Modell in dem Trauma-Kurskonzept ATTACC bereits verwendet, der Awesome Ultrasound Simulator. Im aktuellen Algorithmus der erweiterten Maßnahmen zur kardiopulmonalen Reanimation nach ERC-Leitlinien ist Point Of Care Sonografie neben mechanischer CPR und Coronarangiografie mit enthalten (“erwäge Ultraschall”), kann aber bislang längst nicht in jedem Kurs als Simulation angeboten werden.
Im richtigen Kontext angewandt, sind selbst gebaute Sono-Simulatoren also eine sinnvolle Ergänzung zu den kommerziell erhältlichen High-Tech-Systemen. Einige davon werden wir im Folgenden
besprechen.
